Easl Congress, 7. - 10. Mai 2025, Amsterdam
 Neue Ansätze bei Hepatitis
Neue Ansätze bei Hepatitis
Zum Jahreskongress der Europäischen Lebergesellschaft in Amsterdam kamen wie in den Jahren zuvor über 7.000 Teilnehmer. Präsentiert wurden knapp 2.000 Arbeiten. Bereits im Vorfeld hat die Fachgesellschaft in Kooperation mit dem Königreich Niederlande und der European Health Alliance on Alcohol eine Allianz gegen die „unerträgliche Belastung durch Alkohol-bedingte Schäden“ gegründet. Die neue Allianz will sich dabei nicht nur auf die Leber konzentrieren, sondern auch über die Auswirkungen von Alkohol auf Herz, Schlaf und psychische Gesundheit aufklären und gegen die Bewerbung von Alkohol bei Kindern und Jugendlichen politisch aktiv werden.
Hepatitis B
Bislang gibt es bei HBeAg-negativen Personen sowie bei „Inaktiven Carriern“ keine Indikation zur Therapie der Hepatitis B. Laut einer chinesischen Studie könnte diese Gruppe doch von einer Behandlung profitieren. Rund 1.000 Patienten wurden ein Jahr lang mit Nukleotiden mit/ohne pegyliertes Interferon (pegIFN) ein Jahr lang behandelt. Rund die Hälfte hatte am Ende HBsAg verloren, wobei der Erfolg bei einem initialen HBsAG >1.000 IU/ml mit 10% nur gering war (Zhihuo M et al.; OS-065).
Therapie beenden
Nach
Absetzen einer langjährigen erfolgreichen Hepatitis B-Therapie kann
die immunologische Kontrolle einsetzen, dann braucht der Patient
keine Therapie mehr. Der HBsAg-Verlust korreliert dabei eng mit dem
HBsAg-Spiegel. In der Kohorte REACT B (n=1.800) waren 10 Jahre nach
Absetzen der Therapie insgesamt 17% der Patienten immer noch
HBsAg-negativ. Bei einem initialen HBsAg <1.000 IU/ml waren es
mehr als 50%, bei >1.000 IU/ml nur 5% (Dongelmann EJ et al.,
OS-067).
In
der Studie NUC B versuchte man, die körpereigene Kontrolle von HBV
nach Absetzen der Therapie durch
Interferon zu unterstützen.
Die Hälfte der 155 Patienten (HBV-DNA 2 Jahre <400 IU/ml) erhielt
vier Wochen nach Absetzen des Nukleosids 16 Wochen lang pegIFN. Drei
Jahre später war bei 14% dieser Patienten HBsAg nicht nachweisbar im
Vergleich zu 3% der Patienten ohne Interferon-Nachbehandlung (Tab.
1). Interferon verhinderte zudem Flares (13% vs 28%) und die
Nukleosid-Therapie musste seltener wieder aufgenommen werden (28% vs
15%). Der Erfolg korrelierte mit dem Verlauf des HBsAg-Spiegels,
wobei Patienten mit höherem HBsAg mehr von Interferon profitierten
(Thursz M et al.; OS-069).
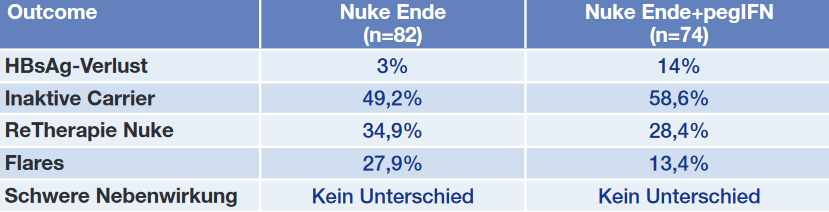
Tab. 1 Studie NUC B. Vergleich drei Jahre nach Absetzen der Nukleosid-Therapie ohne versus mit Nachbehandlung pegIFN
Heilung
Das große Ziel Heilung liegt bei Hepatitis B noch in weiter Ferne. Trotz vieler Studien ist der Weg dahin immer noch unklar. Es gibt viele verschiedene neue Substanzen und viele verschiedene Strategien. Präsentiert wurden Daten zu antiviralen Substanzen, Immunmodulatoren, Antigen-Reduktoren und Entry-Inhibitoren sowie Kombinationen dieser Ansätze. In der Studie MARCH wurden vier Substanzen kombiniert: Nukleosid, Interferon, Entry-Inhibitor und Antikörper (Gane E et al., GS-010). In einer weiteren Studie wurde ein sequenzielles Schema geprüft. Nach Reduktion der HBsAg-Konzentration wurden neutralisierende Antikörper und Immunmodulatoren eingesetzt (Wong GLH et al., LBP-020). Substanzen, die für einen „Alleingang“ geeignet sein könnten, sind ASO (Antisens Oligonukleotide) mit immunmodulatorischem Effekt, Kapsid-Inhibitoren, die auch die ccc-DNA reduzieren sowie Genscheren, die integrierte und zirkuläre HBV-DNA angreifen.
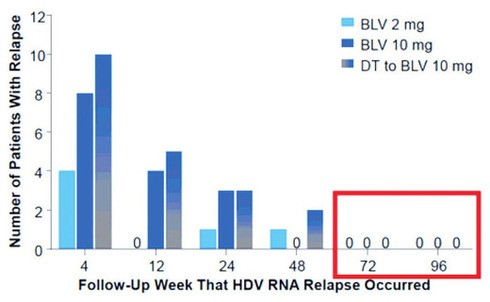
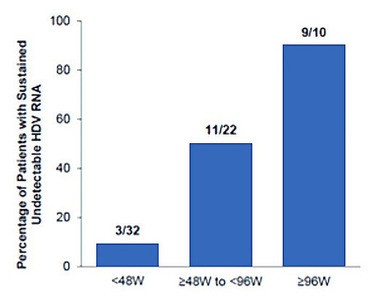
Abb. 1a und b Studie MYR 301. A HDV-Relaps nach Therapieende. B Korrelation von Therapiedauer und nicht nachweisbarer HDV-RNA nach Therapieende
Hepatitis D
 © www.easlcongress.eu/
© www.easlcongress.eu/
Ankündigung nächster EASL 2026 in Barcelona
Der nächste EASL Congress wird vom 27. bis 30. Mai 2026 in Barcelona, Spanien stattfinden.
Der Langzeitvergleich der Dosierungen von Bulevirtid zeigt, dass die initiale Ansprechrate (HDV nicht nachweisbar) unter 2 mg geringer ist als unter 10 mg (29% vs 50%). Zwei Jahre nach Absetzen der Therapie war der Unterschied jedoch kaum noch relevant (20% vs 22%). Der Relaps trat in der Regel in den ersten 24 Wochen ein und korrelierte mit der Dauer der kompletten HDV-Suppression und der initialen HD-Viruslast (Abb. 1a und b) (Wedemeyer H et al., LB OS-25221.
Hepatitis E
Das neue Nukleosid NIT 008 hemmt die HEV-Replikation. Im Mausmodell fiel die HE-Viruslast innerhalb von Tagen unter die Nachweisgrenze (Hinte F et al., OS-103). Die Inhibition des Cholesterin-Transporter NCP1, der den Eintritt vieler Viren in die Zelle unterstützt, kann auch HEV behindern und damit die Infektivität des Virus senken (Richter E et al., FRI-245).
Dr. Ramona Pauli, München