Claus Niederau, Oberhausen
Epidemiologie der Leberzirrhose
Häufigkeit in Obduktionsstudien
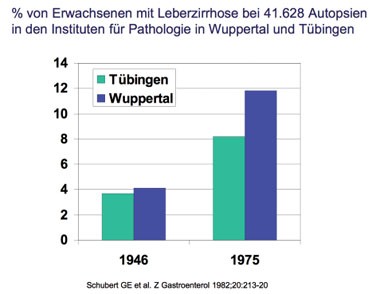
Abb. 1
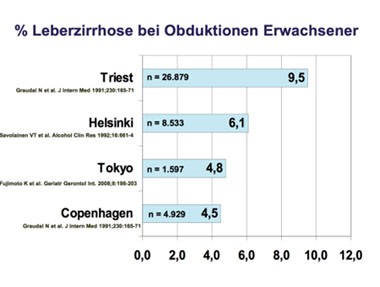
Abb. 2
Die Häufigkeit der Leberzirrhose in europäischen Obduktionsstudien schwankt zwischen knapp 5 % in Dänemark und Finnland und knapp 10 % in Italien (Graudal N et al. J Intern Med 1991; 230:165-71; Savolainen VT et al. Alcohol Clin Res 1992;16:661-4) (Abb. 1); in Japan betrug dieser Wert im Jahre 2008 etwa 5% (Fujimoto K et al. Geriatr Gerontol Int. 2008;8:198-203). In diesen Untersuchungen waren 25-50 % der bei Obduktionen entdeckten Leberzirrhosen klinisch zuvor unbekannt gewesen. Zwischen 1946 und 1975 hat sich die Häufigkeit der Leberzirrhose im Obduktionsgut zweier deutscher Städten mehr als verdoppelt (Schubert GE et al. Z Gastroenterol 1982;20:213-20) (Abb. 2). Auch im Obduktionsgut von Helsinki hat sich die Zirrhosehäufigkeit zwischen 1968 und 1988 verdoppelt und stieg von 3,0 auf 6,1% (Savolainen VT et al. Alcohol Clin Exp Res 1992;16:661-4). Die weiter unten im Text dargestellten Daten zu den Todesursachen deuten allerdings daraufhin, dass sich die Häufigkeit der Leberzirrhosen in Deutschland in den letzten 20 Jahren wieder verringert hat.
Kohortenstudien
Es gibt nur wenige prospektive Kohorten-Studie zur Prävalenz chronischer Lebererkrankungen wie zum Beispiel die italienische „Dionysos“-Studie. Hier wurden 6.917 Personen aller 10.150 Bürger zweier Städte in Nord-Italien im Alter von 12 - 65 Jahren prospektiv auf das Vorliegen verschiedener Lebererkrankungen untersucht: Es ergaben sich folgende Prävalenzdaten:
| chronische Lebererkrankung |
17,5 % |
| Leberzirrhose | 1,1 % |
| hepatozelluläres Karzinom | 0,1 % |
| chronische HBV-Infektion |
1,3 % |
| chronische HCV-Infektion |
3,2 % |
In der Dionysos-Studie wurde außer- dem nach Risiko-Faktoren für eine Zirrhose gesucht. Die Autoren geben an, dass Alkohol bei 26 % der Zirrhosen der entscheidende Faktor gewesen sei und bei 37 % eine chronische HCV- oder HBV-Infektion. Es wurden bei vielen Personen mit Zirrhose aber gleichzeitig ein Alkoholabusus und eine chronischen Virushepatitis gefunden, so dass diese Faktoren häufig schwer zu trennen sind (Bellentani S et al. Hepa- tology 2005:20:1442-9).
Zur Inzidenz der Zirrhose gibt es ebenfalls nur wenige Langzeitkohortenstudien. Relativ gut nachverfolgt wurden zwei mit HCV-infizierte Kollektive; das eine Kollektiv bestand vorwiegend aus Männern (439 Männer von 485 Personen), die sich in Österreich durch kontaminiertes Plasma infiziert hatten. Nach im Mittel 33 Jahren hatten 34,0 % dieser Personen eine fortgeschrittene Lebererkrankung, 7,4 % waren lebertransplantiert worden, 4,3 % hatten ein hepatozelluläres Karzinom (HCC) entwickelt und 5,2 % waren an einer Lebererkrankung verstorben (Ferenci P et al. J Hepatol 2007;47:4-6). Genau gegenteilige Daten mit einer niedrigen Zirrhoseinzidenz zeigte eine Studie aus der ehemaligen DDR, wo 1978/79 etwa 3.000 Frau durch HCV kontaminiertes anti-D Immunglobulin infiziert wurden (Wiese M et al. J Hepatol 2005;43:590-8). Von insgesamt 2.867 Frauen wurden 1.980 Frauen nach 25 Jahren erneut untersucht. Zu diesem Zeitpunkt waren 86 % anti-HCV und 46 % HCV-RNA positiv. Es fand sich aber nur bei 0,5% der Frauen eine eindeutige Leberzirrhose und bei weiteren 1,5 % eine beginnende Zirrhose. Beim Vergleich dieser beiden Studien mit sehr diskrepanten Daten zur Zirrhoseinzidenz besteht ein wesentlicher Unterschied in der Geschlechtsverteilung, der die Unterschiede in der Zirrhosehäufigkeit zumindest teilweise erklären könnte. Männer haben häufiger als Frauen weitere hepatogene Noxen wie z.B. einen Alkoholab-usus. Kofaktoren und Komorbiditäten bestimmen wahrscheinlich wesentlich die Inzidenz einer Leberzirrhose. Zudem war die Nachbeobachtung der Studie aus Österreich im Mittel acht Jahre länger als die der deutschen Frauen. Dies könnte einen weiteren Teil des Inzidenzunterschieds erklären.
Leberzirrhose als Todesursache
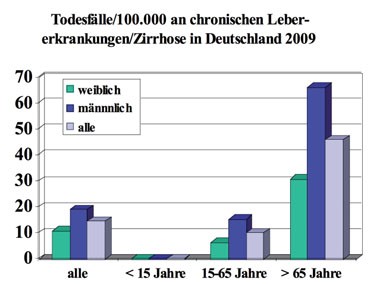
Abb. 3
Die Häufigkeit der Leberzirrhose kann man auch mittels der Todesursachen- statistik analysieren. Unter der Einordnung „chronische Lebererkrankungen und Leberzirrhose“ findet man bei den ICD-Codes vorwiegend die alkohol- und nicht-alkoholbedingter Zirrhose. Die Leberzellkarzinome sind hier nicht enthalten. Unter den Todesursachen liegt die Leberzirrhose in Deutschland in den vergangenen Jahren an Stelle 9 bis 11 der häufigsten Ursachen (Gesundheits- bericht für Deutschland 1998: Kapitel 5.22; http://www.gbe-bund.de/gbe10). Bei 25 - 45-jährigen Männern ist die Leberzirrhose sogar die häufigste krankheitsbedingte Todesursache. Trotzdem steigt die Mortalität mit dem Alter an (Abb. 3). In fast allen Altergruppen ist die Mortalität bei Männern etwa doppelt so hoch wie bei Frauen (Abb. 3). Im Jahre 2002 starben in Deutschland 18.341 Menschen an Leberzirrhose (einschließlich anderer chronischer Lebererkrankungen) (Bundesamt für Statistik). Davon wurde etwa die Hälfte als alkoholbedingte Lebererkrankung eingestuft. Der Anteil der Leberzirrhose an der Gesamtmortalität betrug 2,2 %.
Für Personen mit chronischem Alkohol-abusus ist die Lebenserwartung um mehr als 20 Jahre reduziert. Bei einer alkoholbedingten Leberzirrhose ist die Prognose noch schlechter. Abhängig vom Schweregrad der alkoholbedingten Leberzirrhose sterben innerhalb von fünf Jahren nach Diagnose 20-90 % der Betroffenen. Auch bei chronischer Hepatitis B und C ist die Prognose eingeschränkt, wenn bereits eine Leberzirrhose vorliegt.
| Häufige ursachen der leberzirrhose: |
|---|
|
| Seltenere ursachen der leberzirrhose (ca. 10 %): |
|
Tab. 1
Verschiedene Untersuchungen zeigen, dass Lebererkrankungen als Todesur- sache in den Totenscheinstatistiken unterrepräsentiert sind. Dies zeigte auch ein kürzlicher Vergleich von zwei Datenquellen (US-Totenschein-Daten des CDC versus Daten des Rochester Epi-demiology Project). Das Rochester Epidemiologie-Projekt erfasst prospektiv fast alle medizinischen Daten der in Olmsted County lebenden Personen. Die Todesrate an Lebererkrankungen war im Rochester-Projekt viel höher ist (27/100.000) als die in den entsprechenden offiziellen CDC-Totenscheinen (11/100.000). In Totenscheinen erscheint die Lebererkrankung oft nicht als Todesursache (z.B. Sepsis bei Leberzirrhose, Blutung bei Varizen, etc.) (Asrani SK et al. AASLD 2010, Abstract 312). Auch die deutschen Gesundheitsbehörden geben an, dass chronische Leberkrankheiten und -zirrhose in der Statistik der Todesursachen unterrepräsentiert sind, da ein größerer Teil der Zirrhotiker an Komplikationen wie z.B. einer Lungenentzündung verstirbt, obwohl die chronische Lebererkrankung entscheidender Wegbereiter war. Dies gilt insbesondere für Personen mit Alkoholzirrhose
(Gesundheitsbericht für Deutschland 1998: Kapitel 5.22; http://www.gbe-bund.de/gbe10).
Ätiologie
Alkohol, Hepatitis C und B sowie zu-nehmend auch die NASH (Nicht Alkoholische Steato-Hepatitis) verursachen in vielen Ländern den Großteil der Leberzirrhosen. Andere Ursachen (Hämochromatose, PBC, PSC, Autoimmunhepatitis, Wilson, α1-Antitrypsinmangel, Medikamente etc.) sind vergleichweise selten (Tab. 1). Bei vielen Zirrhosepa- tienten findet man gleichzeitig mehrere Risikofaktoren wie z.B. Hepatitis C + Alkohol oder Alkohol + Übergewicht [(N)ASH].
Aus den Angaben von Gesundheits- surveys sind in Deutschland 4 - 6 Mio. Menschen von Fettleber und Leber- entzündung
betroffen. Nach Angaben der Deutschen Hauptstelle gegen die Suchtgefahren (DHS) wird die Zahl der Personen mit
alkoholbedingter Leberkrankheit in Deutschland auf 2 - 3 Mio. geschätzt; 80 % davon sind Männer. Die Zahl der Personen
mit fortschreitender alkoholbedingter Leberkrankheit, d. h. Alkoholzirrhose wird auf 0,6 - 1 Mio. geschätzt.
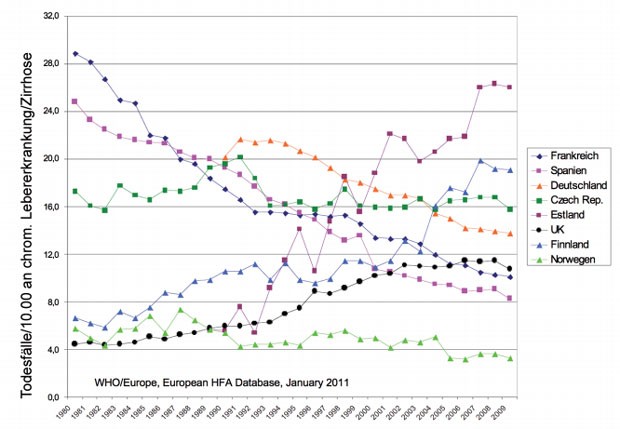
Abb. 4
Zwischen der Häufigkeit von alkohol-bedingten Leberkrankheiten und dem Alkoholkonsum der Bevölkerung be-steht ein
enger Zusammenhang. Dieser Zusammenhang erklärt zum Teil auch die unterschiedlichen Tendenzen in der Sterblichkeit an
chronischen Lebererkrankungen/-zirrhose in Europa (Abb. 4) (WHO/Europe, European HFA Database, January 2011). In vielen
Ländern mit traditionell hohem Alkoholkonsum wie Frankreich und Spanien sind Alkoholkonsum und Sterblichkeit an
Lebererkrankungen/Zirrhose seit vielen Jahren deutlich rückläufig. Ein ähnlicher Trend besteht seit einigen Jahren auch
für Deutschland. In einigen Ländern mit traditionell sehr niedrigem Alkoholkonsum wie z.B. Norwegen ist die
Sterblichkeit seit 30 Jahren niedrig geblieben. Finnland ist eine Ausnahme unter den skandinavischen Ländern. Auch hier
war ähnlich wie in Norwegen der Alkoholkonsum traditionell niedrig. In Finnland wurde der Alkohol dann wegen der Öffnung
der Grenzen zu den baltischen Ländern aber so preiswert, dass der Konsum deutlich stieg und damit auch die leberbedingte
Sterblichkeit (Abb. 4). Auch in Großbrittanien ist ein solcher Trend zu sehen. Mit dem Wegfall des „Eisernen Vorhangs“
sind der Alkoholkonsum und damit die Sterblichkeit an Lebererkrankungen/Zirrhose in den meisten der nun „freien“ Ländern
erheblich angestiegen; als Beispiel sind die Daten aus Estland angegeben (Abb. 4). Alkoholkonsum und damit die
Sterblichkeit an Lebererkrankungen/Zirrhose sind auch im Mittel in allen „neuen“ EU-Ländern angestiegen, während sie in
den „alten“ EU-Ländern gesunken sind.
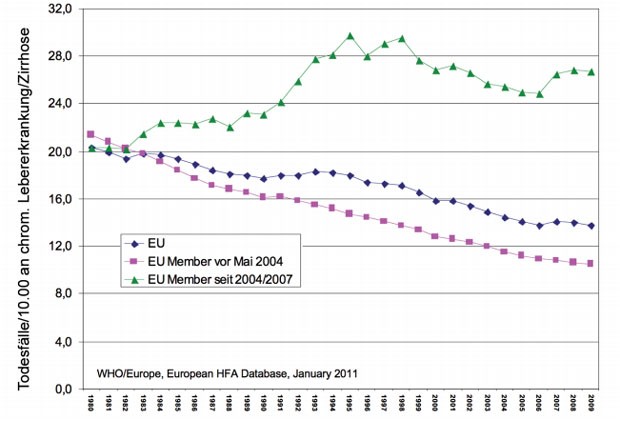
Abb. 5
Die Inzidenz an HBV- und HCV-Infektionen ist in Deutschland weiter rückläufig. Trotzdem sind weiter je etwa 500.000 Personen chronisch infiziert. Die Prä-valenzen werden erst allmählich zurückgehen und die Häufigkeit der Folgekomplikationen wird wohl erst um 2020 den Gipfel erreichen. Von den chronisch HBV-Infizierten sind etwa 2/3 Migranten, so dass die Entwicklung der Prävalenzdaten hier wesentlich auch von der Entwicklung der Migration abhängen wird.
Mit der Epidemie der Adipositas wird auch die Zahl der Personen mit Fettleber und NASH in allen Industrieländern dramatisch ansteigen. Es ist absehbar, dass die Zirrhose als Folge der Fettlebererkrankungen in den nächsten Jahrzehnten deutlich an Bedeutung zunehmen wird.
 Für Patienten
Für Patienten
Das Leber-Buch der
Deutschen Leberstiftung
Mit dem Leber-Buch möchte die Deutsche Leberstiftung Patienten die Leber auf unterhaltsame Weise nahebringen. Verständlich und anschaulich erläutert „Das Leber-Buch“ die lebenswichtigen Aufgaben sowie mögliche Erkrankungen der Leber und die entsprechenden Behandlungen.
Wofür brauche ich meine Leber? Was passiert, wenn meine Leber krank ist? Was kann man dagegen tun? sind Fragen, die in diesem Buch beantwortet werden. Dabei werden die verschiedenen Krankheiten und ihre Ursachen genauso erläutert wie die entsprechenden Diagnose- und Therapiemöglichkeiten. Außerdem gibt es Kapitel zu Lebertransplantationen und zum Thema Lebererkrankungen und Ernährung.
Aufgelockert wird das Buch durch „Text-Boxen“ mit interessanten Beiträgen zum Thema Leber, über die sachlichen Informationen hinaus – da geht es u. a. um Prometheus, den Leberfleck, Großbritanniens bekanntesten Lebertransplantierten und die Leberzirrhose Beethovens. Dazu kommen zahlreiche Abbildungen und speziell für „Das Leber-Buch“ entwickelte Cartoons.
Für jedes verkaufte Buch erhält die Stiftung € 1,- als Spende.